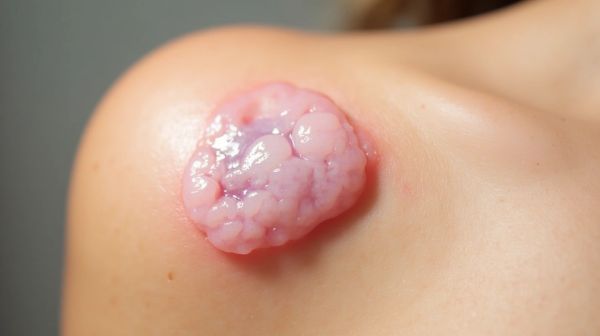
Alors qu’une cicatrisation normale se résorbe lentement au fil des mois, certaines lésions cutanées dérèglent ce processus naturel, poussant la peau à produire bien au-delà des besoins. La chéloïde en est un exemple frappant : loin de s’effacer, elle s’élève, s’étend, parfois au-delà de toute limite initiale. Ce n’est plus une cicatrice discrète, mais une excroissance vive, parfois douloureuse, qui s’impose à la vue et au toucher. Comprendre ce mécanisme de prolifération anarchique est essentiel pour agir à temps.
Reconnaître les symptômes d'une cicatrisation pathologique
Les signes physiques qui doivent alerter
Une cicatrice chéloïde ne passe généralement pas inaperçue. Elle apparaît comme une zone surélevée, ferme au toucher, souvent brillante, prenant une coloration rouge vif, violacée, voire brunâtre selon les phototypes. Contrairement à une simple cicatrice hypertrophique, elle ne se cantonne pas à l’emplacement de la plaie initiale : elle progresse activement, colonisant la peau saine environnante. Cette extension progressive est l’un des signes cliniques majeurs. Elle peut s'accompagner de sensations de tiraillement, de démangeaisons fréquentes, voire de douleurs à la pression. Dans certains cas, elle limite l’amplitude des mouvements, surtout lorsqu’elle se situe sur un pli ou une articulation. Pour différencier un simple relief d'une pathologie cutanée plus complexe, il est essentiel de savoir identifier précisément une cicatrice chéloïde.
Zones à risque et facteurs déclenchants
Les chéloïdes ont tendance à survenir sur des zones du corps particulièrement sujettes aux tensions cutanées. Les plus fréquemment touchées sont le haut du torse (notamment le sternum), les épaules, le dos, les lobes d’oreilles - souvent après un piercing -, et les zones de cicatrisation post-chirurgicale. Les causes déclenchantes sont variées : une simple piqûre d'insecte, une écorchure mal soignée, une acné kystique, une vaccination, ou encore une intervention chirurgicale peuvent initier ce processus. Même des microtraumatismes répétés, comme ceux causés par des vêtements serrés, peuvent parfois jouer un rôle. La clé réside souvent dans la réponse individuelle du tissu cutané, davantage que dans la gravité de la lésion initiale.
Différencier chéloïdes et cicatrices hypertrophiques
Évolution et stabilisation des tissus
À première vue, une chéloïde et une cicatrice hypertrophique peuvent sembler similaires. Toutes deux sont épaisses, rouges, douloureuses. Pourtant, leurs comportements diffèrent fondamentalement. La cicatrice hypertrophique reste confinée aux limites de la plaie initiale. Elle évolue par phases : après un développement sur plusieurs mois, elle entre souvent en phase de régression spontanée au fil des années, s’aplatissant progressivement. En revanche, la chéloïde poursuit sa croissance de manière autonome, sans tendance naturelle à l’arrêt. Sans intervention thérapeutique, elle peut continuer à s’étendre pendant des mois, voire des années.
Capacité d'extension cutanée
L’extension au-delà des berges de la blessure initiale constitue le critère diagnostique principal de la chéloïde. Ce phénomène, appelé hyperprolifération fibreuse, traduit une perte de contrôle dans la phase de remodelage cutané. Les cellules responsables de la production de collagène - les fibroblastes - continuent à s’activer bien après la fermeture de la plaie. Cette prolifération anarchique génère une masse fibreuse qui envahit les tissus sains adjacents. L’hypertrophique, elle, ne dépasse jamais ces limites. Cette distinction est cruciale pour orienter le choix du traitement.
| 🔍 Type de cicatrice | 📏 Volume | 📈 Évolution temporelle | 🔄 Régression spontanée | 🩹 Douleur / Démangeaisons |
|---|---|---|---|---|
| Cicatrice hypertrophique | Épaisse, mais limitée à la plaie | Évolution sur 6-12 mois, puis stabilisation | Oui, en général après plusieurs années | Fréquentes en phase active |
| Chéloïde | Élevée et expansive, dépasse la plaie | Croissance continue sans limite | Non, sans traitement | Très fréquentes, parfois intenses |
Les causes biologiques de la prolifération du collagène
Le rôle de la génétique et du phototype
La survenue d’une chéloïde n’est pas due au hasard. Des facteurs génétiques jouent un rôle déterminant. On observe fréquemment des cas familiaux, suggérant une prédisposition héréditaire. Certains phototypes cutanés sont davantage concernés : les personnes aux peaux foncées (phototypes IV à VI) ou d’origine asiatique ou afro-descendante présentent une fréquence plus élevée de chéloïdes. Cela s’explique en partie par une activité plus marquée des mélanocytes et des fibroblastes après un traumatisme. Il n’existe pas de test génétique formel, mais l’historique familial doit être pris en compte lors de tout projet de chirurgie ou de piercing.
Le dysfonctionnement des fibroblastes
La cicatrisation normale suit un cycle précis : inflammation, prolifération, puis remodelage. Dans le cas d’une chéloïde, c’est la phase de remodelage qui dysfonctionne. Les fibroblastes, cellules clés de la production de collagène, ne reçoivent pas le signal d’arrêt. Ils continuent à synthétiser de grandes quantités de collagène, principalement de type I, et à sécréter des facteurs de croissance comme le TGF-β (transforming growth factor beta), en excès. Ce déséquilibre entraîne une surproduction de tissu fibreux, mal organisé, qui forme cette masse compacte. Ce processus relève d’un véritable remodelage cutané déréglé, où l’autorégulation naturelle fait défaut.
Protocoles médicaux et solutions thérapeutiques
Traitements de première intention : Pressothérapie et Cortisone
La prise en charge d’une chéloïde repose sur une approche progressive. Les traitements de première ligne visent à aplatir la lésion et à réduire l’inflammation. La pressothérapie, par le port prolongé de bandes élastiques ou de dispositifs compressifs, exerce une pression mécanique constante, limitant l’apport sanguin local et freinant la prolifération cellulaire. Les injections intralésionnelles de corticoïdes (comme la triamcinolone) sont très courantes : elles réduisent l’inflammation, ralentissent la production de collagène et peuvent aplatir significativement la cicatrice après plusieurs séances espacées de 4 à 6 semaines.
Innovations technologiques : Laser et Plexr
Pour les cicatrices réfractaires ou très rouges, le laser pulsé (comme le laser vasculaire ou le laser fractionné) est un allié précieux. Il cible spécifiquement les vaisseaux sanguins responsables de l’érythème, réduisant nettement la rougeur. Le Plexr, une technologie plus récente, utilise l’ionisation de l’air pour créer un microplasma qui sublime la peau en surface, sans contact. Il permet un amincissement précis du tissu cicatriciel, sans incision, avec un temps de récupération plus court. Il est particulièrement indiqué pour les lésions localisées.
L'option de la chirurgie esthétique des cicatrices
La chirurgie d’exérèse est parfois envisagée, mais elle comporte un risque majeur : la récidive. En effet, la simple excision peut déclencher à nouveau le mécanisme de hyperprolifération fibreuse, conduisant à une chéloïde encore plus large. C’est pourquoi l’exérèse n’est jamais pratiquée seule. Elle est systématiquement associée à un traitement adjuvant immédiat, comme des injections de corticoïdes post-opératoires, un pansement siliconé ou une radiothérapie de surface très ciblée, afin de bloquer la réponse cicatricielle excessive. Cette combinaison est la clé du succès.
- 🔎 Consultation initiale : bilan clinique complet, évaluation de l’histoire médicale et des antécédents familiaux.
- 🛠️ Choix de la technique : prise en compte de la taille, du terrain et de l’objectif du patient.
- 💉 Séance de traitement : application de la méthode choisie (injection, laser, chirurgie, etc.), souvent en plusieurs temps.
- 📆 Suivi post-procédure : surveillance régulière et ajustement du traitement pour optimiser les résultats.
Prévenir l'apparition d'une cicatrice pathologique
Conseils post-opératoires immédiats
Après une intervention chirurgicale ou un traumatisme cutané, prévenir vaut mieux que guérir. L’hydratation locale est essentielle : les crèmes à base de silicone, en gel ou en film, ont démontré leur efficacité pour favoriser une cicatrisation lisse. La protection solaire est impérative : les UV peuvent assombrir la cicatrice et aggraver l’inflammation. Un pansement siliconé bien adapté permet aussi d’exercer une légère pression, limitant l’expansion. Éviter les mouvements brusques ou les vêtements serrés sur la zone fragile aide à réduire les tensions mécaniques, facteurs de risque.
Gestion des traumatismes cutanés mineurs
Pour les personnes à risque, toute atteinte cutanée mérite attention. Un piercing, par exemple, doit être abordé avec prudence : le choix du bijou (matériau hypoallergénique), la qualité du perçage et les soins quotidiens sont fondamentaux. En cas d’acné sévère, il est préférable de consulter un dermatologue plutôt que de manipuler les lésions soi-même. La moindre infection ou microcicatrice peut déclencher une chéloïde. Pour faire simple, mieux vaut anticiper que subir.
Accompagnement psychologique et qualité de vie
Gérer l'impact des cicatrices visibles
Si la chéloïde est bénigne sur le plan médical, son impact psychologique peut être lourd. Installée souvent sur des zones visibles - visage, cou, décolleté -, elle suscite parfois des regards insistants, des commentaires maladroits, voire du rejet. Cela peut conduire à une gêne sociale, à un repli sur soi, ou à des troubles de l’image corporelle. Le dialogue avec un professionnel de santé est alors essentiel. Il ne s’agit pas seulement d’effacer une lésion, mais de restaurer un confort intime. Tout bien pesé, le bénéfice d’un traitement dépasse souvent l’aspect purement esthétique.
Patience et régularité des soins
Les traitements contre les chéloïdes ne donnent pas de résultats immédiats. Il faut compter plusieurs mois avant de voir une amélioration nette. L’évolution est souvent lente, avec des phases de stagnation. Cette lenteur demande une grande observance thérapeutique : suivre les séances, appliquer les pansements, respecter les délais. Abandonner trop tôt compromet l’efficacité. Pour rester motivé, il est utile de faire des photos régulières, à intervalles fixes, pour visualiser les progrès, même minimes.
Quand demander un second avis médical ?
Face à une cicatrice qui grossit rapidement, devient douloureuse ou s’étend de manière inquiétante, ne pas hésiter à consulter. Un dermatologue ou un chirurgien plasticien spécialisé saura évaluer la nature de la lésion et proposer un protocole adapté. Si un traitement ne semble pas fonctionner après plusieurs mois, un second avis peut offrir une autre perspective. La prise en charge des chéloïdes évolue, et de nouvelles techniques émergent régulièrement. Faire appel à un pro, c’est s’assurer d’être accompagné au plus près de ses besoins.
Les questions des utilisateurs
J’ai remarqué une bosse après un piercing au cartilage, est-ce forcément une chéloïde ?
Pas nécessairement. Après un piercing, une légère inflammation ou un petit renflement est fréquent dans les premières semaines. Cela peut simplement correspondre à une réaction locale normale ou à une cicatrice hypertrophique bénigne. La chéloïde, elle, persiste et s’étend progressivement au-delà du point de perforation. Une surveillance attentive est recommandée : si la bosse grossit après plusieurs mois, il est préférable de consulter.
Le traitement par laser est-il entièrement pris en charge par l'Assurance Maladie ?
Le remboursement dépend de la nature du traitement. Si la chéloïde provoque une gêne fonctionnelle (douleur, limitation des mouvements), certaines séances de laser peuvent être partiellement prises en charge. En revanche, lorsqu’il s’agit uniquement d’un motif esthétique, les traitements sont généralement considérés comme non remboursables. Il est donc conseillé de se renseigner en amont auprès de son médecin et de sa mutuelle.
Combien de temps faut-il attendre avant de considérer qu'une cicatrice ne bougera plus ?
Le cycle complet de maturation d’une cicatrice dure en général entre 12 et 18 mois. Pendant cette période, elle évolue : elle passe d’un stade rouge et souple à un stade plus clair, plus plat et plus souple. Si une cicatrice continue à s’agrandir au-delà de cette durée, sans signe de stabilisation, cela évoque fortement une chéloïde. Il ne faut pas attendre indéfiniment pour agir.
Est-ce une erreur d'appliquer des huiles essentielles sur une chéloïde en pleine croissance ?
Oui, c’est déconseillé. Les huiles essentielles, souvent très concentrées, peuvent irriter davantage une peau déjà sensible et inflammatoire. En frottant ou en appliquant des produits agressifs, on risque de stimuler localement la circulation sanguine et d’aggraver la prolifération du tissu cicatriciel. Mieux vaut s’en tenir aux traitements validés scientifiquement et éviter l’autofriction.